
| 病例1 | |
|---|---|
 | 品种:德国牧羊犬 |
| 年龄:8岁 | |
| 性别:雄 | |
| 是否绝育:是 | |
| 诊断:前列腺旁囊肿 | |
01 主诉及病史
3天前因前列腺肥大和血尿进行绝育手术时发现腹部肿块。
02 检查
神志清醒,血尿已缓解。除C反应蛋白升高(5.2mg/dL,参考值<2)和微量血尿(2+)外,没有其他明显发现。
X线显示膀胱颈左腹侧有一圆形软组织不透明肿块,超声检查显示为囊性肿块(3.5 cm),呈不规则高回声,病灶位于增大的前列腺旁。
CT造影显示病灶为球形,与增大的前列腺(58×50×36 mm)有一柄囊状连接,但无实质沟通。未累及远处器官(下图)。

超声引导下穿刺囊性病变,细胞学分析显示存在红细胞、血色素和含有血色素的巨噬细胞,但没有发现恶性肿瘤细胞。前列腺上皮细胞失去了其典型的片状结构,表现出轻度异形细胞增多,核呈圆形至椭圆形,嗜碱性细胞质内染色质粗糙,表明发生了肿瘤性变化。
四周后的MRI显示前列腺体积缩小(31×24×37 mm),出现了一个10×3 mm高密度囊性结构(下图)。病变表现为不规则、异质性、高密度实质肿物,周围有一个薄的低密度囊,与其他器官无联系。

在一年的随访中,CT显示前列腺的大小和实质没有明显变化。不过有几个区域出现了钙化,主要位于囊区(下图)。

03 手术
为了进行组织病理学诊断,全麻下进行了腹腔镜手术。右侧斜卧位,主刀医生站在犬右侧,操作摄像头的助手站在犬左侧。放置3个5 mm端口,一个用于腔镜,两个用于操作器械。整个手术过程中,腹腔内压力保持在约10 mmHg,且各端口可交替使用。
腹腔探查发现,左侧腹股沟内环前方有一个球形肿块(下图)。

该肿块被腹膜周围/腹膜前脂肪包围,推开时可在脂肪内移动。使用解剖钳在脂肪最少的位置打开腹膜。用镊子剥离脂肪组织(下图)。

囊肿表面轻度血管化,呈蓝灰色或乳黄色。病变不固定,在剥离过程中表现出旋转或滚动。出血量极少,并通过压迫得到了很好的控制。切除的肿块进行送检。肿块直径3.5 cm,包膜厚而紧密,质地均匀,外观呈砖红色淤泥状,切面上有一坏死区(下图)。

04 预后
术后1天出院,食欲良好,活动正常。
组织病理学检查证实为前列腺旁假性囊肿(下图)。囊内有一条厚厚的纤维结缔组织带,其中含有成纤维细胞和多个矿化区域,但没有上皮衬里。未观察到肿瘤细胞、炎症或感染性病原体。

患者一直表现良好,没有出现排尿问题或复发。但术后8个月死于与此病无关的系统性红斑狼疮。
| 病例2 | |
|---|---|
 | 品种:混种犬 |
| 年龄:5岁 | |
| 性别:雄 | |
| 是否绝育:否 | |
| 诊断:前列腺旁囊肿 | |
05 主诉及病史
嗜睡、抑郁,并伴有喘气、腹部肿大和持续时间超过24小时的无尿。
06 检查
X线检查发现一个巨大的圆形软组织不透明肿块(下图),直径达32 cm。

超声检查显示病变为囊肿,而非实质性肿块。逆行膀胱造影显示受压膀胱向尾腹部方向弯曲,与肿块分离(下图)。

在超声引导下进行了经皮囊肿抽吸术,取出了大于4 L的褐色浑浊液体。该病灶被怀疑是一个囊壁增厚(>1 cm)的前列腺旁囊肿。除了前列腺肿大(7cm)和尿道扩张外,泌尿系统没有特殊发现。膀胱尿道造影未发现尿道与囊肿直接相通(下图)。

血尿素氮、肌酐、磷和钾水平分别为30 mg/dL(7-27)、1.3 mg/dL(0.5-1.8)、7 mg/dL(2.5-6.8)、3.6 mmol/L(3.9-5.1)。抽吸物仅含有中性粒细胞。肌酐水平为0.9 mg/dL。
14小时后,患者出现自主排尿,并伴有滴尿和血尿,囊肿很快重新充盈,并在第二天扩大到直径超过10 cm。
07 手术
三天后在全麻下进行了腹腔镜探查和前列腺旁囊肿部分切除术,并切除了网膜。左侧卧位,右后肢外展,膝关节屈曲。主刀医生位于腹侧,助手站在主刀医生右侧。放置3个 5 mm端口,整个手术过程中腹腔内压力保持在10 mmHg左右。
探查尾腹部时,发现位于膀胱背侧的淡粉色气球样病变表面光滑(下图)。囊肿很重,囊壁厚且坚硬,操作难度很大。囊肿根部与右侧输精管和输尿管相邻。右侧输精管位于病灶内侧,沿着囊肿根部从内侧延伸至背侧和外侧,通过右侧腹股沟环漏出。输尿管位于病灶的腹侧和外侧。
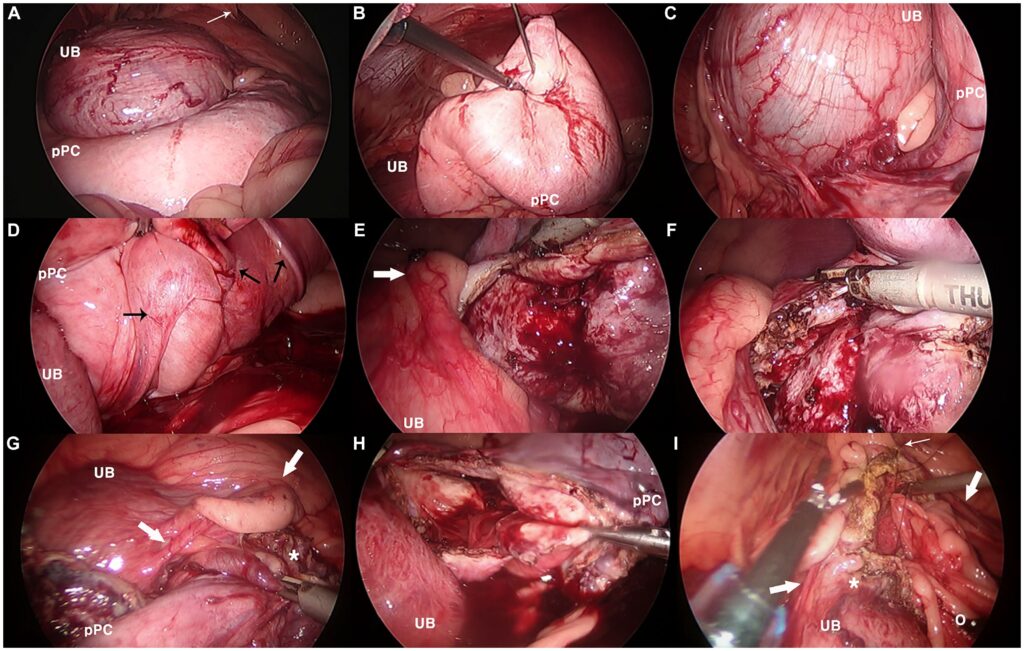
囊壁对器械抓取有中度出血。囊肿被固定在腹壁上,进行了经皮抽吸。打开囊肿时,带血的液体渗入腹腔。又进行了锚定缝合,并从背壁切除了腹壁。腹壁内血管突出,切面经常出血。松开锚定缝线后,继续在腹侧进行切除。切除后的袖带小于3 cm,网膜被填入残端内部空间,并用3-0缝线固定在袖带上。灌洗后再次检查手术部位未发现活动性出血。
08 预后
第6天排尿恢复正常后出院。组织病理学显示,前列腺旁假性囊肿没有上皮衬里。在平滑肌周围有小的腺管病灶,这可能代表前列腺腺体组织(下图)。

患者一直表现良好,没有出现排尿问题或复发。但术后8个月死于与此病无关的系统性红斑狼疮。
09 讨论
前列腺疾病常见于年长、未绝育的大型公犬,尤其是德国牧羊犬和杜宾犬[1,2]。尸检显示,在死于与前列腺无关疾病的犬中,75.6%患有前列腺疾病[3]。前列腺囊肿(Prostatic cyst,PC)占所有前列腺疾病的1.1-14%[1,3,4],约42%的PC会出现感染[1]。多发性囊肿较单发性囊肿更常见[5]。
前列腺内囊肿(IPC)或称为前列腺潴留性囊肿,源于微小囊肿,是由于前列腺增生导致前列腺分泌物增多或导管阻塞而造成的前列腺分泌物积聚[1]。相比之下,前列腺旁囊肿(pPC)的病因尚不完全清楚,但有人认为除了与IPC的病因相同外[1,4],它们还与发育过程中前列腺窦、穆勒管的残余有关[6]。
pPC大小不一,局限于纤维胶原囊内,尽管偶尔与前列腺囊相连,但通常不直接累及前列腺实质[1]。它位于前列腺的头侧或背侧,有时可通过盆腔触及[3]。也有一种观点认为,仅根据解剖位置来区分这些病变似乎并不靠谱。对于与前列腺相关的各种较大的离散性囊肿,使用“前列腺囊肿”这一通用术语更为合适[5]。
PC的临床症状取决于病变扩大对腹腔或盆腔邻近结构的压迫程度[1,7,8]。典型体征包括用力排尿、排尿困难、血尿、绞窄尿、尿潴留/尿失禁、排便困难、带状粪便、会阴疝、腹股沟疝、腹部肿大或疼痛[1,3,4,9,10]。
超声检查可显示有或无内隔膜的巨大无回声结构,因其广泛应用而成为诊断PC的主要工具[1,5,11]。逆行尿路造影也可以观察到膀胱、尿道和前列腺的相对位置[5]。
由于抽吸或酒精硬化剂治疗等非侵入性技术不能永久性地解决尿潴留问题,建议仅对等待手术或伴有氮质血症的犬实施,以作为缓解尿潴留的临时措施[5]。手术治疗是大囊肿或复发患者的最终治疗选择[1,5]。
完全切除是最有利的选择,但也可以进行部分切除并结合网膜切除[1]。对于小囊肿,单纯绝育手术可使病变消退,由于睾酮分泌终止,前列腺会在3-6周后缩小[6]。
虽然矿化现象并不常见[3,10],但本病例报告的发现比文献中描述的更为常见。它被认为是病变的特征性表现,与绝育犬前列腺实质内矿化形成鲜明对比,肿瘤的可能性较低[5]。即使不是肿瘤性变化,囊肿也会发生矿化[3,10,14],这将是一个慢性过程,如病例1所见。此外,也有报道称巨型pPC含有菜花状骨化[15]。
在本病例中,没有对前列腺进行细胞学或组织病理学检查。不过,即使没有明显的肿瘤浸润,也建议进行针吸或切开活检[5]。还应保持定期的监测,因为除了囊肿复发外,也有报道称在原手术部位出现前列腺脓肿或囊肿腺癌[12],或前列腺癌沿网膜发生腹腔转移(癌变)[28]。
总之,腹腔镜治疗,无论是完全切除还是部分切除,对于犬pPC都是可行的,即使是大的无症状病例也是如此。在单纯性小囊肿阶段而非复杂性大囊肿阶段进行早期手术干预,可简化手术的麻醉时间和对周围重要组织的损伤,最终降低术后并发症的发生几率。
文献来源:Park J, Won H, Park GG, Jeong HJ, Moon C, Jeong J, Lee HB, Kim DH, Jeong SM. Laparoscopic treatment of paraprostatic cyst in two dogs – complete resection, and partial resection with omentalization: a case report. Front Vet Sci. 2024 Apr 8;11:1270819.
参考文献
1. Del Magno S, Pisani G, Dondi F, Cinti F, Morello E, Martano M, et al.. Surgical treatment and outcome of sterile prostatic cysts in dogs. Vet Surg. (2021) 50:1009–16.
2. Gondaliya R, Patel R, Patel N, Sadhu DB, Raval SK. A rare case of paraprostatic cyst in a doberman dog. IJVSBT. (2022) 18:140–2.
3. Palmieri C, Fonseca-Alves CE, Laufer-Amorim R. A review on canine and feline prostate pathology. Front Vet Sci. (2022) 9:881232.
4. Kyllar M, Čížek P. An unusual case of infected uterus masculinus in a dog. BMC Vet Res. (2020) 16:1–6.
5. White RAS. Prostate In: Tobias KM, Johnston SA, editors. Veterinary surgery: small animal. St. Louis, MO: Elsevier; (2012). 1928–43.
6. Langston CE. Prostatic and paraprostatic cysts in dogs In: Morgan RV, editor. Small animal practice client handouts. Maryland Heights, MO: Elsevier; (2011). 206.
7. Leis-Filho AF, Fonseca-Alves CE. Anatomy, histology, and physiology of the canine prostate gland In: Rutland CS, Kubale V, editors. Veterinary anatomy and physiology. London, United Kingdom: IntechOpen; (2019). 47–67.
8. Boland LE, Hardie RJ, Gregory SP, Lamb CR. Ultrasound-guided percutaneous drainage as the primary treatment for prostatic abscesses and cysts in dogs. J Am Anim Hosp Assoc. (2003) 39:151–9.
9. Basso PC, Raiser AG, Brun MV, de Mendonca Muller DC, Trindade AB, Cavedon SS. Perineal videolaparoscopic, prostatic cystic resection, and cryptorchidectomy in a dog under unique access. Cienc Rural. (2010) 40:449–53.
10. Vititoe KP, Grosso FV, Thomovsky S, Lim CK, Heng HG. Inguinal herniation of a mineralized paraprostatic cyst in a dog. Can Vet J. (2017) 58:1309–12.
11. Stowater JL, Lamb CR. Ultrasonographic features of paraprostatic cysts in nine dogs. Vet Radiol Ultrasound. (1989) 30:232–9.
12. Goodrich ZJ, Wilke VL, Root Kustritz MV. Two cases of paraprostatic cysts in castrated male dogs. J Am Anim Hosp Assoc. (2011) 47:e195–8.
13. MacPhail C, Fossum TW. Surgery of the reproductive and genital systems In: Fossum TW, editor. Small animal surgery. Philadelphia, PA: Elsevier; (2019). 720–87.
14. Head LL, Francis DA. Mineralized paraprostatic cyst as a potential contributing factor in the development of perineal hernias in a dog. J Am Vet Med Assoc. (2002) 221:533–5.
15. Bigliardi E, Denti L, Bertocchi M, Di Ianni F, Rizzi M, Passeri B, et al.. Metaplastic ossification of a giant paraprostatic cyst in a dog: a case report. Top Companion Anim Med. (2022) 48:100639.
16. Bakalov D, Goranov N, Simeonov R. Canine paraprostatic cyst-a case report. Vet Arh. (2004) 74:85–94.
17. Comas Collgrós N, Carbonell Rosselló G, Jiménez PM. Laparoscopic treatment for a prostatic cyst in a dog. Vet Rec Case Rep. (2021) 9:e2181.
18. Holak P, Adamiak Z, Jałyński M, Chyczewski M. Laparoscopy-guided prostate biopsy in dogs-a study of 13 cases. Pol J Vet Sci. (2010) 13:765–6.
19. Dai LN, He R, Wu SF, Zhao HT, Sun J. Surgical treatment for prostatic utricle cyst in children: a single-center report of 15 patients. Int J Urol. (2021) 28:689–94.
20. Yeung C, Sihoe J, Tam Y, Lee K. Laparoscopic excision of prostatic utricles in children. BJU Int. (2001) 87:505–8.
21. Hoa NV, Tuan VH, Quan HQ, Hung PQ, Chung VT, Trang DTH, et al.. Laparoscopic excision of symptomatic prostatic utricle following proximal hypospadias repair. J Pediatr Surg Case Rep. (2021) 72:101982.
22. Jia W, Liu G-c, Zhang L-y, Wen Y-q, Fu W, Hu J-h, et al.. Comparison of laparoscopic excision versus open Transvesical excision for symptomatic prostatic utricle in children. J Pediatr Surg. (2016) 51:1597–601.
23. Willetts I, Roberts J, MacKinnon A. Laparoscopic excision of a prostatic utricle in a child. Pediatr Surg Int. (2003) 19:557–8.
24. Kumar V, Punatar C, Jadhav K, Sagade S. Accidental cystectomy during laparoscopic excision of prostatic utricle cyst-a rare complication. Int Braz J Urol. (2018) 44:826–30.
25. Tahir M, Gilkison W. Ureteric injury due to the use of Ligasure. Case Rep Urol. (2013) 2013:989524.
26. Kato H, Iijima K, Oguchi T, Yano S. Iatrogenic ureteral injury In: Wessells H, Horie S, Gomez RG, editors. A clinical guide to urologic emergencies. Oxford, United Kingdom: John Wiley & Sons; (2021). 105–16.
27. Cabanes M, Boria F, Hernández Gutiérrez A, Zapardiel I. Intra-operative identification of ureters using indocyanine green for gynecological oncology procedures. Int J Gynecol Cancer. (2020) 30:278.
28. Jacobs TM, Hoppe BR, Poehlmann CE, Pinkerton ME, Milovancev M. Metastasis of a prostatic carcinoma along an omental graft in a dog. Case Rep Vet Med. (2013) 2013:1–5.