| 品种:拉布拉多犬 | |
| 年龄:8岁 | |
| 性别:雄 | |
| 诊断:硬化性粘液水肿 | |
01 主诉及病史
因6个月来全身逐渐出现皮肤褶皱而就诊。
因严重的髋关节骨关节炎而跛行已有两年,两年来每日定期口服美洛昔康(0.1 mg/kg),疗程为两周。
02 检查
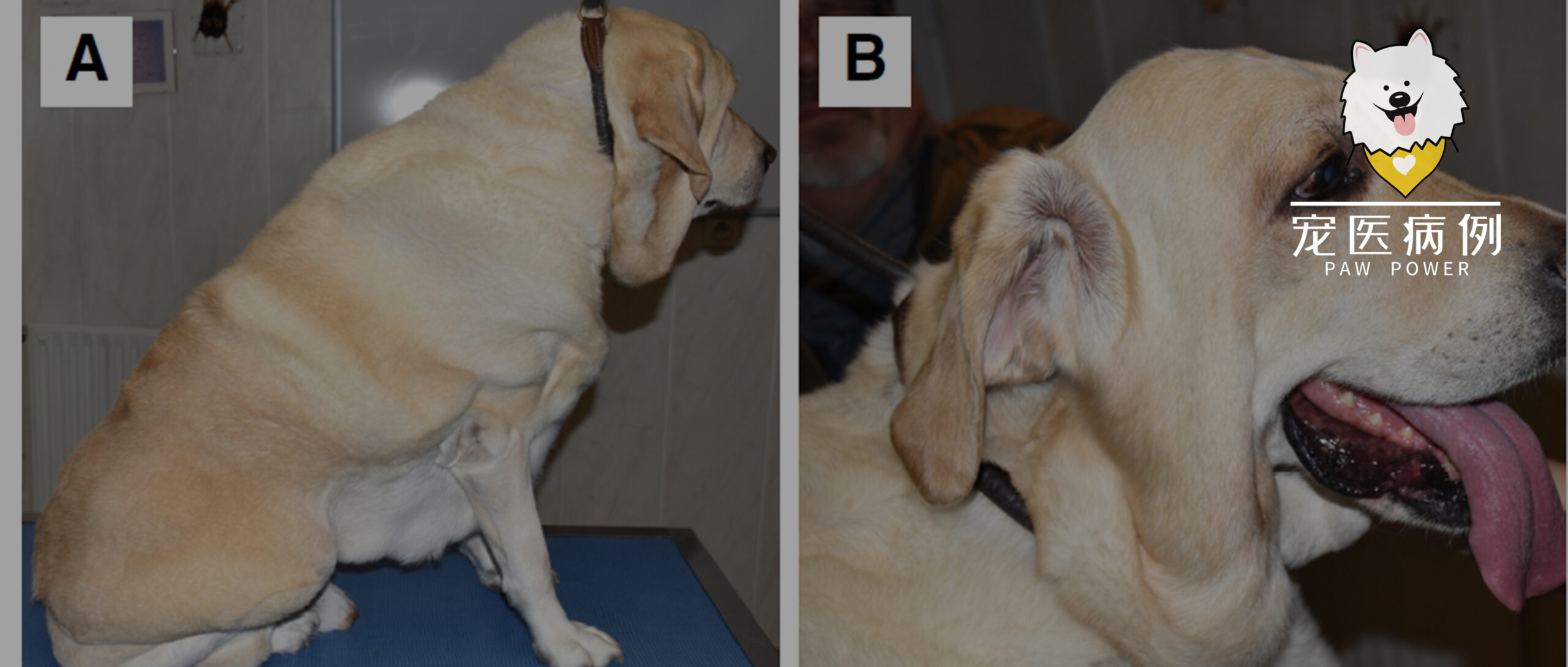
体重48千克。头部和躯干皮肤明显增厚,导致皮肤皱褶增多(下图A-D)。某些部位的皮肤厚度可达15厘米以上。在躯干上观察到含有粘稠透明液体的小囊泡(下图E)。这些病变没有瘙痒和疼痛感。无皮肤弹性过度和皮肤脆性增加。行动困难,臀部活动时有剧痛。未发现其他全身体征。
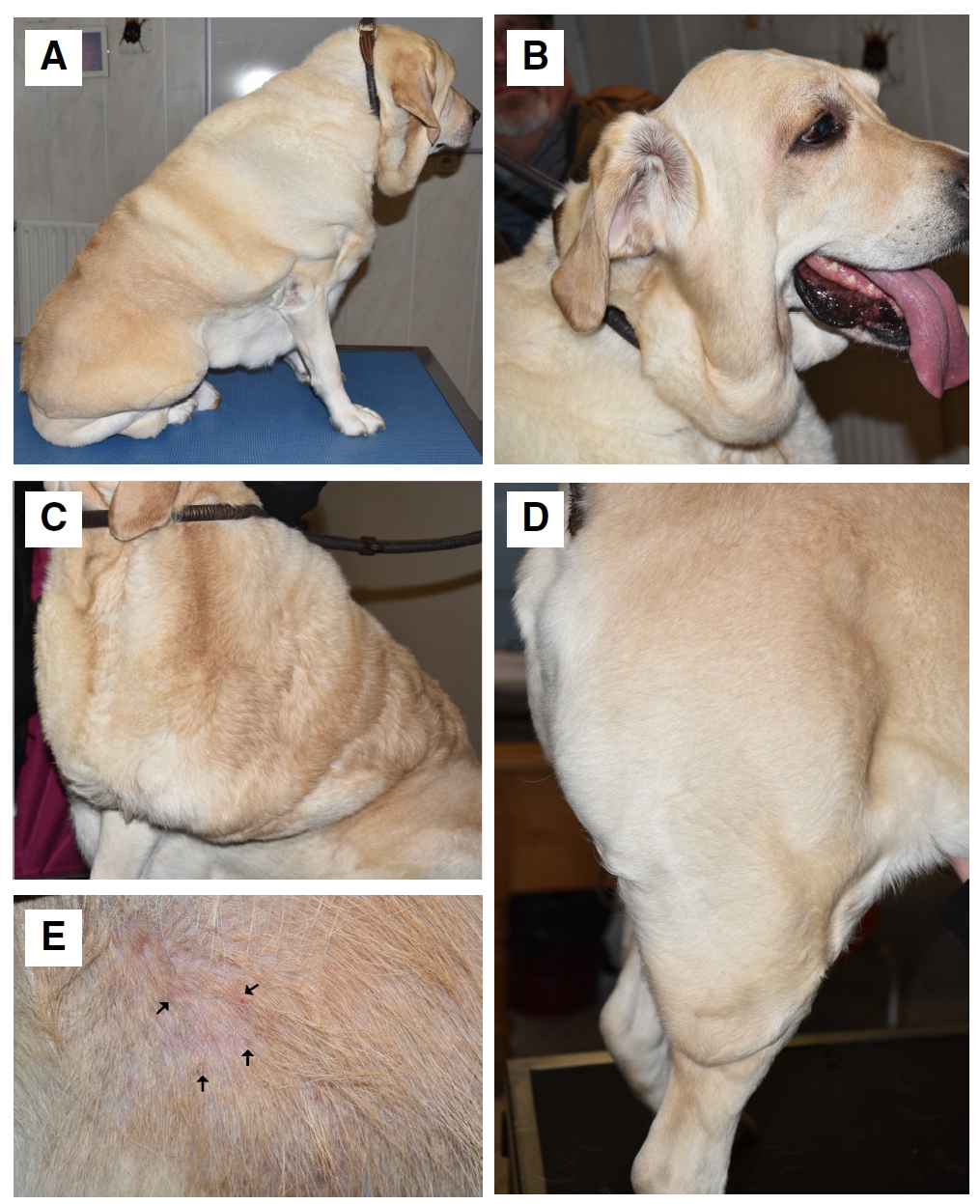
↑ (A-D)皮肤增厚主要发生在头部、躯干和后肢,导致皮肤褶皱。某些区域皮肤厚度可能超过15厘米。(E)在躯干上观察到含有粘稠、透明和粘性液体的小囊泡(箭头)。
X光片显示双侧髋关节严重骨关节炎。胸片和腹部超声未发现异常。血液学和血生化显示轻度中性粒细胞增多(15.16×10^9/L [2.95-11.64]),C反应蛋白中度升高(24 mg/L [0-10]),但没有单克隆抗体。尿液分析正常。总甲状腺素值正常(33 nmol/L [13-51])。
皮肤深层活检的组织病理学结果显示,皮下组织弥漫性明显增厚。真皮层中度增厚。观察到淡蓝色的细胞外物质(粘蛋白)和细纤维胶原明显沉积,其中夹杂着粗糙的常住胶原纤维和典型的成纤维细胞。真皮下层明显增厚,脂肪小叶也弥漫性地被细纤维胶原部分取代。在真皮下层未观察到粘蛋白。真皮中的粘蛋白呈强阳性,真皮中的阿尔新蓝染色呈强阳性。马松三色染色法证实胶原沉积为真皮中粗驻留胶原之间的无组织细纤维,或取代真皮下的脂肪组织(下图)。PAS反应呈阴性。没有明显的炎症。表皮和附件未见异常。
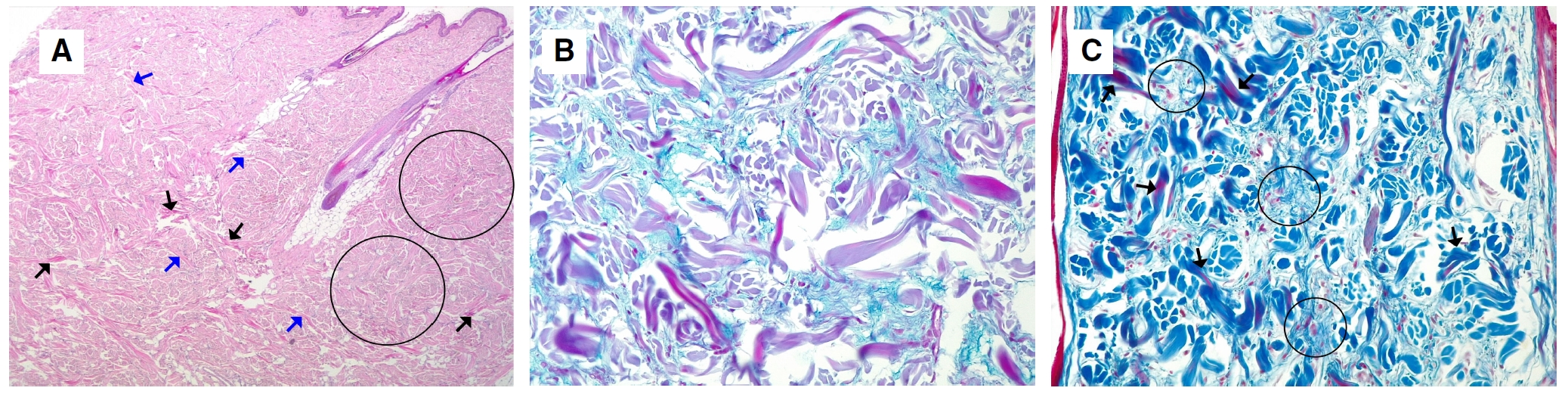
↑ (A)淡蓝色细胞外物质(粘蛋白)(圆圈)和新的纤维胶原沉积物(黑箭头),其中散布着成纤维细胞和粗胶原(蓝箭头)。(B)粘蛋白强阳性。(C)粗胶原(箭头)及纤维胶原沉积(圆圈)。
依据全身丘疹和硬化粘液样溃疡、组织病理学特征(粘蛋白、成纤维细胞增生、纤维化)以及无甲状腺疾病,最终诊断为硬化性粘液水肿。
03 治疗
每天口服0.1 mg/kg美洛昔康进行持续治疗。每月皮下注射1 mg/kg bedinvetmab(Librela),这是一种针对神经生长因子的犬用单克隆抗体。同时口服泼尼松龙(1 mg/kg),以减少粘蛋白的合成。
04 预后
1个月后皮肤厚度明显减少。该犬在1个月内体重减轻了4千克。随后泼尼松龙以同样的剂量每3天服用一次。治疗期间出现了轻微的副作用(多食、多饮)。
由于逐渐丧失行走能力,在首诊6个月后被安乐死。主人拒绝进行尸检。
05 讨论
皮肤粘蛋白病是一类以真皮层粘蛋白异常沉积为特征的结缔组织疾病。在人类中,皮肤粘蛋白病分为两类:继发性粘蛋白病(粘蛋白沉积是一种附属的组织学病变)和原发性粘蛋白病(以与粘蛋白沉积相关的特殊临床症状为特征,是一种独特的组织学症状)[1]。
在人类中,硬化性粘液水肿(scleromyxoedema,SM)是一种罕见的全身弥漫性原发性皮肤粘蛋白病,病因不明,通常与单克隆抗体病和全身并发症有关,但与甲状腺疾病无关[2]。它的临床特征是局部或全身丘疹/结节性糜烂,伴有硬皮病,组织病理学上表现为粘蛋白沉积、成纤维细胞增生和纤维化[2]。
在家养动物中,SM是一种非常罕见的皮肤病,仅在一只猫和一只狗身上有所描述[3,4]。本文报告了一例狗的SM病例,该病例不同于之前发表的以丘疹和结节为特征的病例[3]。该病例似乎与人类病例相似,都有粘液性丘疹糜烂,皮肤明显变硬增厚,形成压痕褶皱[5]。
在本病例中,皮肤症状与许多人类病例中描述的症状相似,都是粘液性丘疹糜烂和皮肤明显硬性增厚,导致躯干和面部形成压痕褶皱[5]。在既往报告的病例中[3],皮肤病变有所不同,其特征是身体和前后肢近端出现丘疹和结节,四肢近端肌肉出现大面积红斑结节。没有发现皮肤增厚导致凹陷性皱褶。
组织病理学是诊断SM的关键,它具有粘蛋白沉积、胶原沉积(纤维化)和成纤维细胞增生的典型三联征[2]。这种三联征以及无炎症和滤泡异常可排除其他诊断,如特定犬种的生理性粘蛋白病、甲状腺机能减退犬的肌水肿以及皮肤炎症引起的反应性肌水肿[6-9]。
在人类中,约70%的患者会出现皮外症状,包括神经系统疾病(从急性精神病到认知障碍、中风和周围神经病变)、肌肉骨骼疾病(关节痛/关节炎和炎症性肌痛)、心血管疾病(从心肌缺血到充血性心力衰竭、心脏传导阻滞和周围积液)和肺部疾病(阻塞性或局限性肺部受累)。胃肠道表现、肾脏病变和眼部症状并不常见[5,10]。
对于人类,欧洲指南只推荐一线和二线方法[11,12]。大剂量免疫球蛋白静脉注射疗法是改善皮肤和皮肤外症状的首选治疗方法。其耐受性良好,副作用极小。二线疗法包括将免疫球蛋白与糖皮质激素、沙利度胺、来那度胺或环磷酰胺等其他药物联合使用。对于难治性疾病,应使用自体外周血干细胞移植/地塞米松和其他药物,如硼替佐米、美法仑、环磷酰胺、甲氨蝶呤、氯霉素、环孢素A、长春新碱、来氟米特,疗效不一[11,12]。在本病例中,泼尼松龙导致粘蛋白合成明显减少,但对纤维化没有明显的效果。
文献来源:Guaguère E, Husson JC, Degorce-Rubiales F, Delverdier M, Muller A. Clinical and pathological characteristics of a dog with scleromyxoedema. J Small Anim Pract. 2024 Dec;65(12):916-919.
参考文献
[1] Rongioletti, F. & Rebora, A. (2001) Updated classification of papular mucinosis, lichen myxedematosus, and scleromyxedema. Journal of the American Academy of Dermatology, 44, 3273–3281.
[2] Nofal, A., Amer, H., Alakad, R., Nofal, E., Desouky, F.E., Yosef, A. et al. (2017) Lichen myxedematosus: diagnostic criteria, classification, and severity grading. International Journal of Dermatology, 56, 2284–2290.
[3] Laprais, A.F., Bizikova, P., Lashnits, E.W., Tucker, A. & Linder, K.E. (2017) Scleromyxedema in a dog. Veterinary Dermatology, 28, 5503-e119.
[4] Muntener, T., Rufenacht, S., Di Palma, S., Hartmeier, G. & Welle, M. (2010) Scleromyxedema-like syndrome with involvement in a cat. Veterinary Pathology, 47, 2346–2350.
[5] Atzori, L., Ferreli, C. & Rongioletti, F. (2019) New insights on scleromyxedema. Journal of Scleroderma and Related Disorders, 4, 2118–2126.
[6] Beale, K.M., Calderwood-Mays, M.B. & Buchanan, B. (1991) Papular and plaque-like mucinosis in a puppy. Veterinary Dermatology, 2, 29–36.
[7] Delverdier, M., Seltensperger, T., Amardeilh, M. & Magnol, J.P. (1995) Cutaneous mucinosis in dogs and cats: a histological and histochemical study of 106 cases. Revue de Médecine Vétérinaire, 146, 5333–5339.
[8] Dillberger, J. & Altman, N. (1986) Focal mucinosis in dogs – 7 cases and review of cutaneous mucinoses of man and animals. Veterinary Pathology, 23, 2132–2139.
[9] Momota, Y., Yamamoto, M., Yoshimatsu, H., Satoshi, N., Shigihara, K., Yasuda, A. et al. (2016) Nodular cutaneous mucinosis in a hypothyroid dog – a severe form of myxoedema. Veterinary Dermatology, 27, 61–62.
[10] Rongioletti, F., Merlo, G., Cinotti, E., Fausti, V., Cozzani, E., Cribier, B. et al. (2013) Scleromyxedema: a multicenter study of characteristics, co-morbidities, course and therapy in 30 patients. Journal of the American Academy of Dermatology, 69, 66–72.
[11] Haber, R., Bachour, J. & El Gemayel, M. (2020) Scleromyxedema treatment: a systematic review and update. International Journal of Dermatology, 59, 101191–101201.
[12] Knobler, R., Moinzadeh, P., Hunzelmann, N., Kreuter, A., Cozzio, A., Mouthon, L. et al. (2017) European dermatology forum S1-guideline on the diagnosis and treatment of sclerosing diseases of the skin, part 2: scleromyxedema, scleroderma and nephrogenic systemic fibrosis. Journal of the European Academy of Dermatology and Venereology, 31, 1581–1594.