一般情况
| 品种 | 混种犬 |
| 年龄 | 11岁 |
| 性别 | 雌 |
| 是否绝育 | 否 |
| 诊断 | 宫颈息肉 |
01 主诉及病史
因阴道分泌物持续2个月就诊。
02 检查
体重17 kg。除中度发热(39.8°C)和明显肥胖(体况评分10/10)外,体格检查无其他异常。
阴道窥镜检查可见少量黏液性外阴分泌物。血液学和生化指标基本正常,仅见高甘油三酯血症(410 mg/dL [10–100])及碱性磷酸酶(547 U/L [23–212])和丙氨酸氨基转移酶(141 U/L [10–125])轻度升高。
右侧腹部X线片显示,降结肠腹侧有一管状结构,边缘呈软组织密度,内含低密度影,自盆腔向前延伸,并与膀胱部分重叠(图1A)。结合部位及临床表现,疑子宫异常。超声可见卵巢正常,双子宫角轻度增厚;宫颈腔内少量积液。其头侧可见一椭圆形肿块,推测为子宫体,内部大部分呈均匀高回声,散在短条状低回声,无显著血流信号;与腹侧子宫壁分界不清(图1B)。
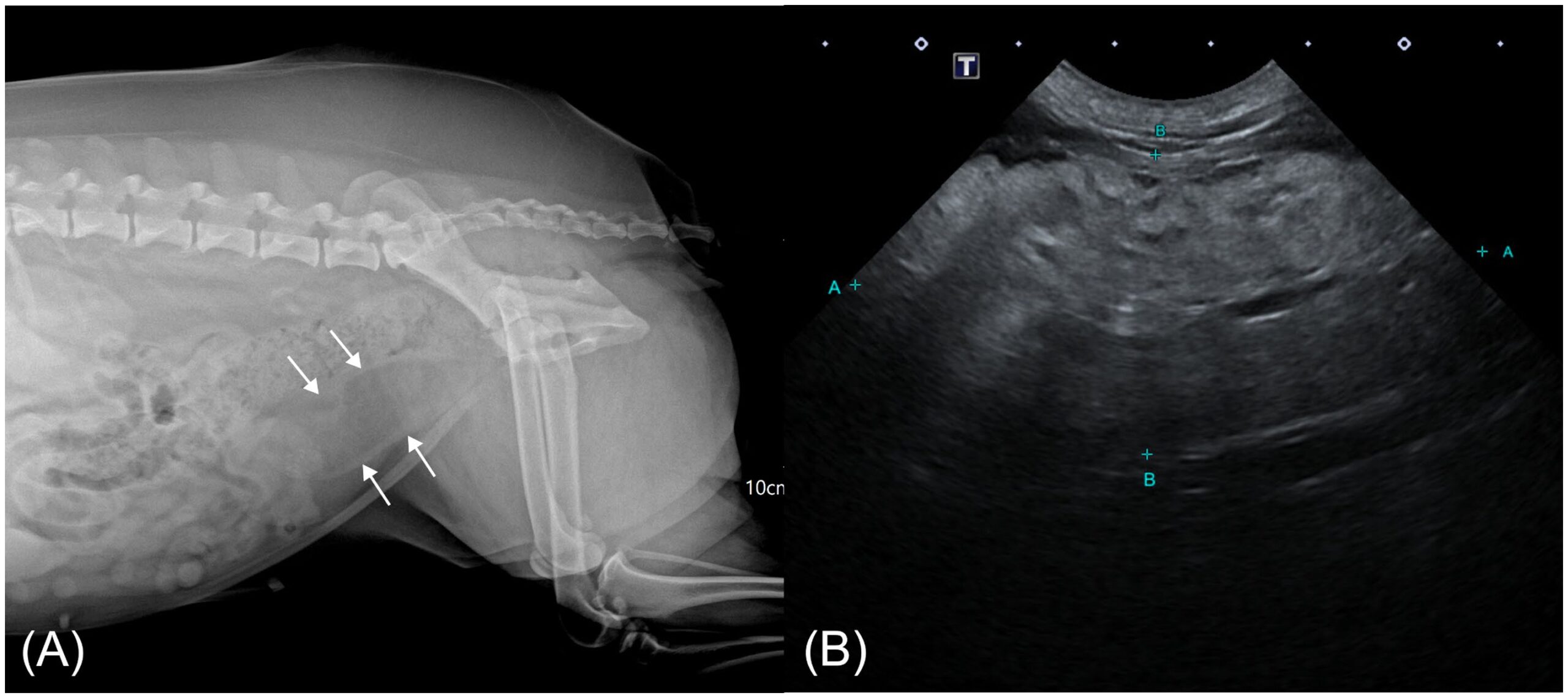
图1. 腹部X线及超声影像。(A)右侧腹部X线片示结肠腹侧一低密度管状肿块,边缘呈软组织密度(白色箭头)。(B)经腹超声显示阴道头侧一椭圆形、以高回声为主之肿块,内散在短线状低回声灶。
CT显示一界限清晰的低密度肿块,约37×35×73 mm,内含管腔内软组织密度条纹,定位于宫颈水平,并部分突入阴道前段。宫颈似部分内陷进入该低密度肿块,其内部条纹与宫颈组织相延续(图2AB)。内陷的宫颈壁轻度增厚,且相对于阴道明显强化。既往研究报道宫颈增强程度高于阴道,CT值亦更高。本例内陷宫颈壁的显著强化与上述结果一致(宫颈183 HU;阴道160 HU),支持肿块源于宫颈而非阴道。子宫角及宫颈尚见轻度壁增厚及多发小囊性灶,双侧卵巢未见异常。宫颈平扫及增强平均CT值分别为50 HU与184 HU,符合软组织密度;与宫颈相连的条纹组织平扫23 HU、增强63 HU,亦属软组织范围。肿块内的低密度区平扫−113 HU、增强−90 HU,符合脂肪密度(图2CD)。
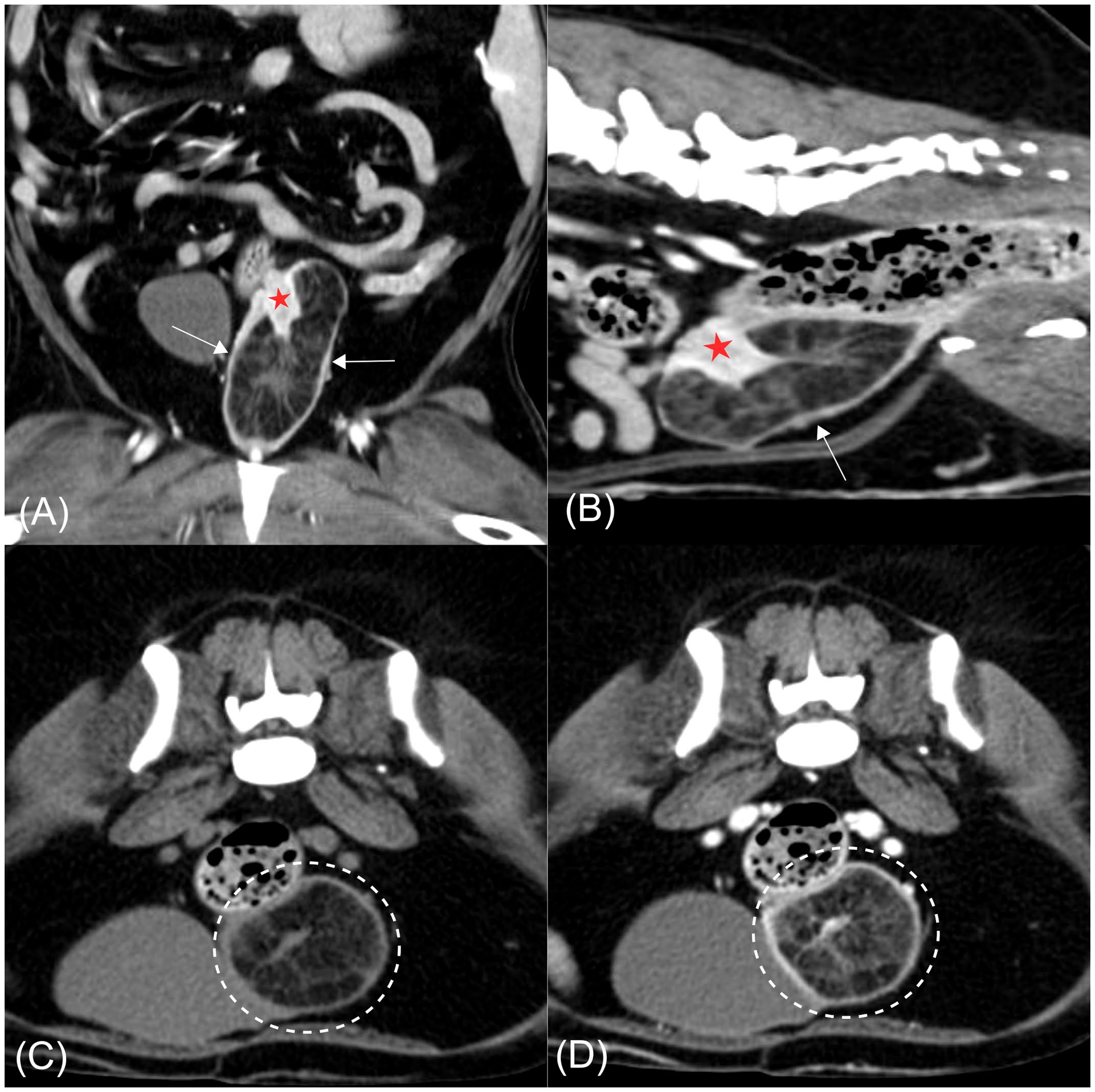
图2. (A) 增强后冠状面图像。(B) 增强后矢状面图像。(C) 平扫横断面图像。(D) 增强后横断面图像。宫颈水平可见一界限清晰的低密度肿块,部分突入阴道前段(箭头)。肿块内可见与部分内陷且明显强化的宫颈壁相延续的软组织密度条纹(红色星号)。在横断面图像(CD)中,肿块内的低密度区域符合脂肪密度,增强后仍无强化(虚线圆圈)。
03 治疗
为缓解临床症状并便于肿块切除,行卵巢子宫全切术。术前用药包括:头孢唑林30 mg/kg、芬太尼0.003 mg/kg、法莫替丁0.5 mg/kg及咪达唑仑0.1 mg/kg。麻醉诱导采用静脉丙泊酚4 mg/kg,并以吸入异氟烷2.0–3.5%维持。
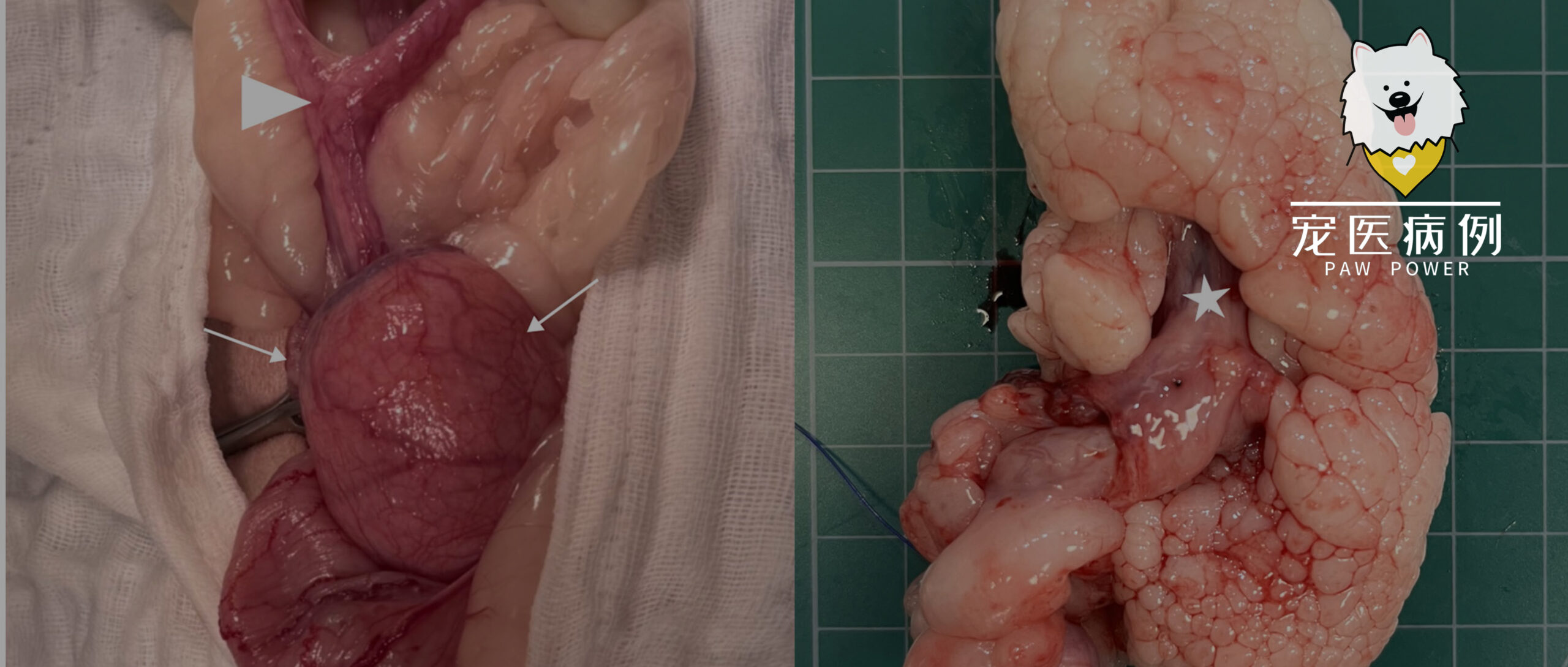
开腹后,于子宫肿块侧腹侧识别左输尿管并小心分离,避免医源性损伤。可见双侧子宫角汇合处子宫体,宫颈包埋于圆形子宫肿块内(图3A)。以双极电凝血管闭合装置切除双侧卵巢及子宫角,卵巢蒂与阔韧带止血可靠。包埋于肿块内的宫颈于其尾侧缘分离,下段以可吸收缝线结扎后,连同肿块一并切除。术中出血极少,常规三层关腹,手术顺利完成,患犬麻醉苏醒平稳。
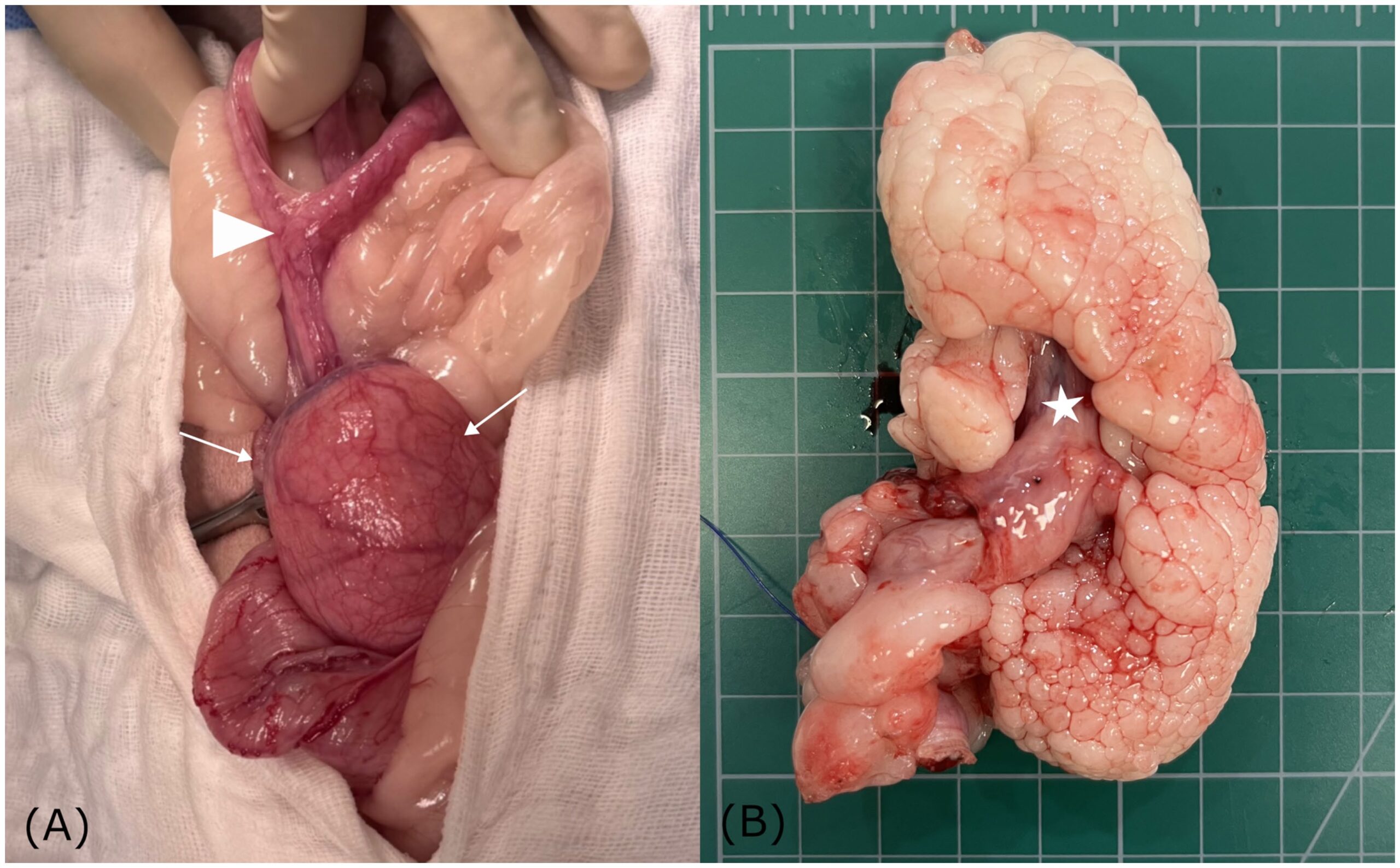
图3. (A) 大体照片示双侧子宫角汇合于子宫体(箭头),宫颈包埋于一圆形肿块内(白色箭头)。(B) 切面显示界限清楚、多分叶、息肉样肿块,与内陷宫颈相连(星号)。苍白、质地由软至硬的菜花样分叶提示脂肪分化。
术后留院观察3天,接受镇痛、支持治疗及伤口管理。镇痛先以瑞芬太尼静脉持续输注15 h,随后给予1倍维持速度的静脉输液。术部覆保护绷带,每日两次以0.2%洗必泰溶液消毒。出院时口服抗生素、胃黏膜保护剂及抗厌氧菌药物,各3天。
离体子宫肿块:腔内息肉样物附着宫颈壁,界限清,多分叶,呈菜花状结节;叶瓣苍白、质软至中等,提示脂肪成分(图3B、图4A)。子宫角中度扩张,壁增厚;内膜不规则,可见多个白色至半透明小囊突入腔。
镜检:子宫体段内膜腺体囊性扩张,移行至宫颈组织,肿块似源于此处(图4B)。息肉表面覆柱状-移行上皮,可见杯状细胞,局灶突变为复层鳞状上皮,符合犬宫颈正常组织学特征,证实肿块源于宫颈而非阴道。肿块由多分叶息肉样增生构成,主体为分化良好脂肪组织;脂肪细胞大、多边形,胞界清,单一大脂滴将核挤向周边(图4C)。脂肪间散在泡沫样巨噬细胞簇。小叶周缘为中等密度梭形细胞,位于胶原间质,表面覆1-2层上皮,部分区域见纤毛柱状细胞(图4D)。亦见局灶黏膜内陷及散在腺体结构。
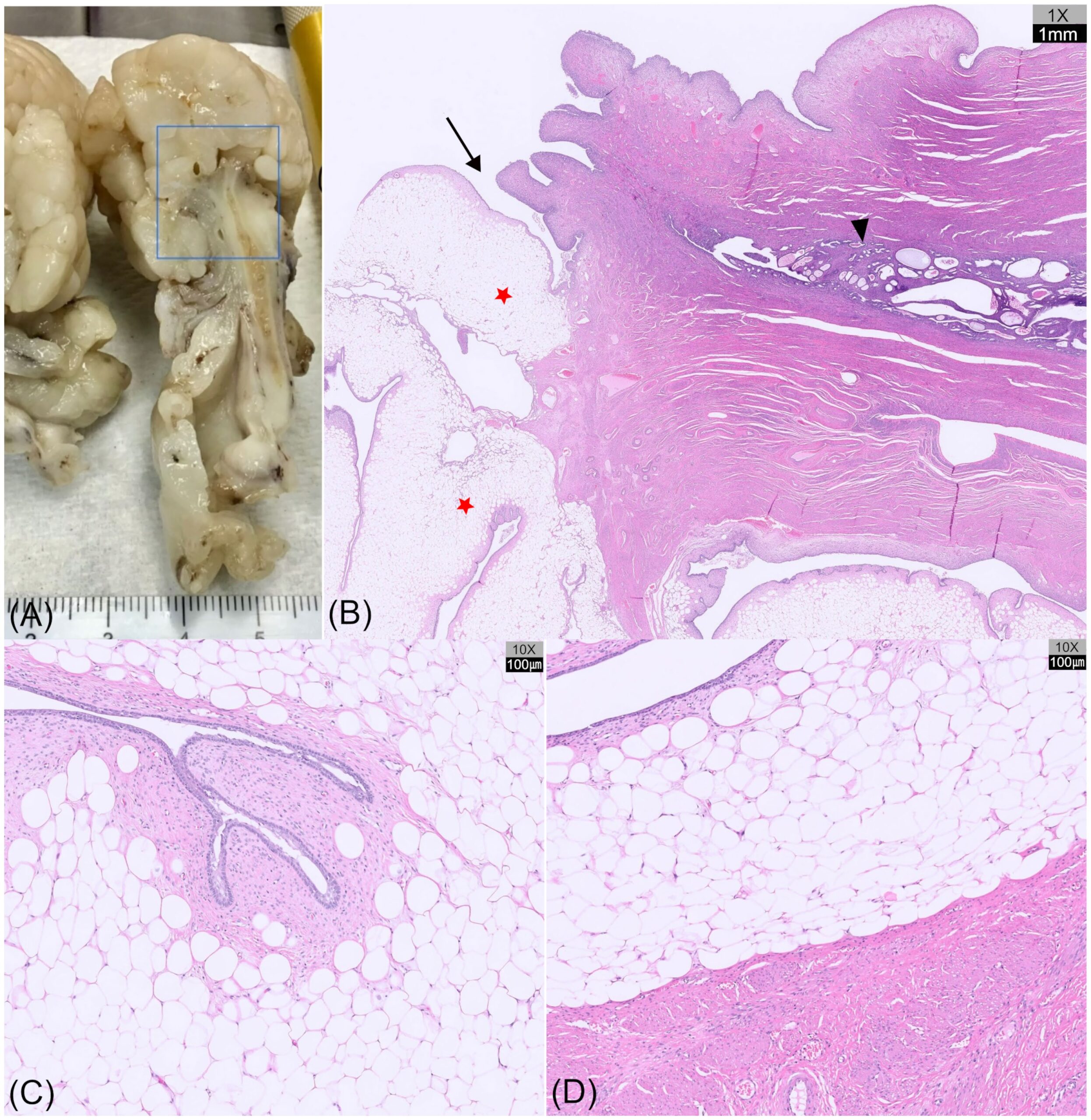
图4. 犬增生性宫颈息肉伴脂肪分化的大体切面与组织病理图(HE染色)。(A) 组织纵切:子宫体段(左)与宫颈组织(右),肿块似源于宫颈。(B) 对应蓝框区低倍镜图:子宫体内膜腺体囊性扩张(三角)移行至宫颈(箭头),多分叶息肉样肿块(红星)自此发出。(C) 肿块高倍镜图:成熟脂肪组织为主,小叶周缘梭形细胞及上皮被覆;脂肪细胞大、多边形,单一大脂滴。(D) 脂肪组织与宫颈平滑肌壁的骤然过渡。
根据解剖位置及组织学特征,该肿块被诊断为起源于宫颈、伴有显著脂肪分化的增生性息肉。
04 预后
术后2周,体况良好,无阴道分泌物及其他异常。
3个月电话随访,主人称犬仍正常,无复发。因无术后并发症或异常表现,未再行其他检查。
05 讨论
犬子宫颈息肉在临床上罕见,脂肪分化者更未见文献报道。人医将宫颈息肉归为上皮-间质增生,多与雌激素持续刺激、慢性炎症或血管机械损伤有关;犬因普遍早绝育,宫颈长期缺乏激素暴露,故息肉发生率极低。
脂肪成分累及子宫/宫颈的病变在人医已描述为脂肪瘤、脂肪平滑肌瘤、血管脂肪瘤等,犬则仅偶见子宫肌层脂肪瘤或脂肪肉瘤,且多与肥胖、高脂血症相关。本例出现“息肉样+脂肪分化”,提示在激素及代谢双重异常背景下,宫颈黏膜下间质可发生成脂转化,属于罕见良性混合性增生。
患犬11岁未绝育,伴发囊性子宫内膜增生,提示长期内源性雌激素-孕激素波动,为黏膜增生提供土壤;同时体况评分10/10、甘油三酯高达410 mg/dL,肥胖及脂代谢紊乱可能促进间充质细胞向脂肪细胞分化,形成“脂化息肉”。此双重因素与人医“激素+代谢”诱导模式相符,首次在犬得到验证。
普通子宫病变(平滑肌瘤)多呈软组织密度,本例因含成熟脂肪而表现为X线可见的管状透亮影;超声示边界清晰、均匀高回声实性团块,无囊变坏死;CT测得-113 HU(脂肪密度),并见与宫颈壁相连的线样强化分隔,对应黏膜及纤维支架。三模态均提示“脂肪为主、附带少量软组织”,为术前定性提供关键线索,也避免误诊为子宫蓄脓或恶性肿瘤。
病理可见肿物呈息肉样、分叶、菜花状,源于宫颈管内口,与子宫体分界清楚;镜下可见成熟脂肪细胞占>90%,外被1-2层宫颈柱状上皮,无平滑肌束,无脂母细胞及核分裂。据此排除:脂肪肉瘤——无多形性与核分裂;脂肪平滑肌瘤——无肌层交织;单纯黏膜息肉——无脂肪成分。最终诊断为“增生性宫颈息肉伴显著脂肪分化”,属良性,切缘干净即可治愈。
该犬行全子宫-宫颈切除术,术中注意输尿管走行,采用电凝血管闭合装置减少出血;术后3 d镇痛+抗生素,2周复查切口愈合良好,3个月电话随访无阴道分泌物复发。鉴于病变良性且完整切除,无需辅助化疗,但建议每6-12个月复查腹腔超声监测有无脂肪瘤样体质复发。
总之,本例首次报道犬“宫颈脂肪分化型息肉”,证实即使在低激素背景下,长期雌激素-孕激素波动合并代谢综合征仍可诱导宫颈黏膜下间质脂肪化生。其影像“负HU+线样强化分隔”模式可为日后脂肪性子宫病变提供识别模板;外科完整切除预后良好。
本文提醒临床医生:
1. 对肥胖、高甘油三酯老龄未绝育母犬出现阴道分泌物,应把罕见脂肪性息肉纳入鉴别;
2. 多模态影像(尤其是CT)可在术前辨识脂肪成分,指导手术范围;
3. 推荐绝育并纠正代谢异常,以降低复发及其他脂瘤样病变风险。
文献来源:Song S, Lee SH, Kim S. Case Report: Hyperplastic cervical polyp with lipomatous differentiation in a dog. Front Vet Sci. 2025 Oct 22;12:1658919.